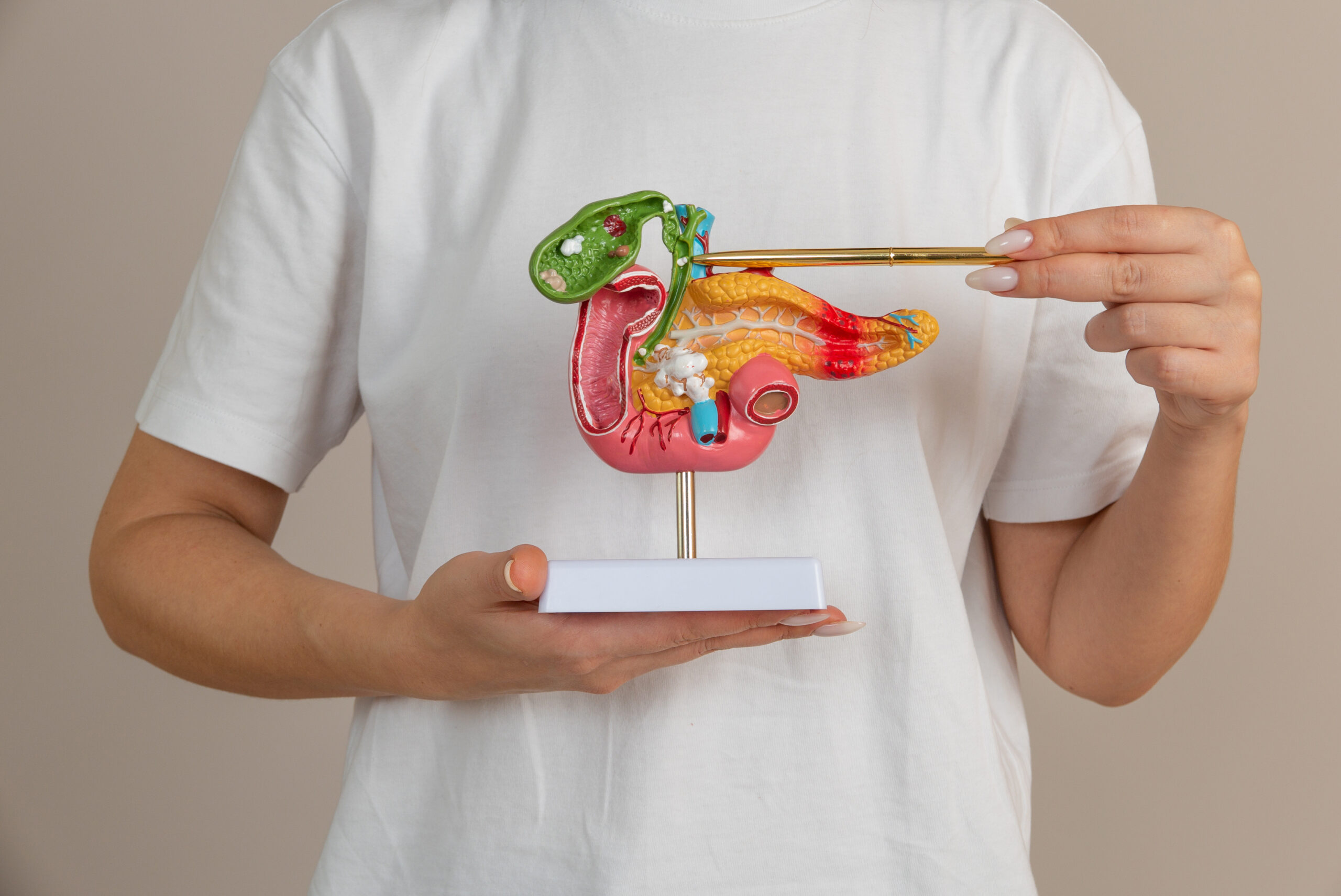
Εξειδικευόμαστε στη θεραπεία παθήσεων χοληφόρων, παγκρέατος, ήπατος, ανώτερου και κατώτερου πεπτικού, όπως επίσης στην αντιμετώπιση περιπρωκτικών παθήσεων, παχυσαρκίας και αδυναμίας σίτισης από το στόμα.
ΣΥΧΝΕΣ ΕΡΩΤΗΣΕΙΣ
Βάσει των διεθνών οδηγιών, το βαριατρικό χειρουργείο συνιστάται στις περιπτώσεις σοβαρής παχυσαρκίας (Κατηγορίας ΙΙΙ: BMI >40 Kg/m2 ανεξαρτήτως παρουσίας συννοσηροτήτων) και σε μέτρια παχυσαρκία (BMI μεταξύ 30 και 35 Kg/m2) όταν υπάρχουν συννοσηρότητες. Επίσης, το ενδεχόμενο βαριατρικού χειρουργείου μπορεί να εξετάζεται σε άτομα με μέτρια παχυσαρκία χωρίς συννοσηρότητες οι οποίοι αδυνατούν να χάσουν βάρος με αλλαγή του τρόπου ζωής (διατροφή, άσκηση) και με μη-χειρουργικές μεθόδους (όπως γαστρικό μπαλόνι ή ενδοσκοπική γαστροπλαστική). To βαριατρικό χειρουργείο είναι η αποτελεσματικότερη μέθοδος απώλειας βάρους σε σοβαρές περιπτώσεις παχυσαρκίας, πρέπει όμως να γίνεται υπό τις κατάλληλες συνθήκες και σε άτομα που είναι κατάλληλοι υποψήφιοι για χειρουργείο.
To γαστρικό Botox είναι πολύ ασφαλές. Οι συχνότερες παρενέργειες περιλαμβάνουν επιγαστραλγία, ναυτία και τάση για έμετο. Πολύ σπάνια μπορούν να παρατηρηθούν σοβαρότερες επιπλοκές όπως αιμορραγία, διάτρηση, γαστροπάρεση, αλλεργική αντίδραση. Το γαστρικό Botox βοηθάει στην απώλεια βάρους όταν συνδυάζεται με προσοχή στη διατροφή και άσκηση. Τα άτομα που υποβάλλονται σε γαστρικό Botox μπορούν να χάσουν ένα επιπλέον 5-10% του βάρους τους. Η αποτελεσματικότητά του φθίνει μετά το πέρας 3-4 μηνών, μπορεί όμως να επαναληφθεί και πάλι με επιτυχία.
H ενδοσκοπική γαστροπλαστική είναι γενικά ασφαλής διαδικασία συγκρινόμενη με τις βαριατρικές χειρουργικές επεμβάσεις. Οι συχνότερες επιπλοκές είναι επιγαστραλγία, ναυτία και έμετος και συνήθως διαρκούν για λίγες ημέρες μετά την επέμβαση. Υπάρχει κάποιος κίνδυνος για σοβαρότερες επιπλοκές (αιμορραγία, απόστημα, διάτρηση/διαφυγή, πνευμονική εμβολή, πνευμοθώρακας) αλλά είναι μικρός.
Όσον αφορά στην αποτελεσματικότητά της, οι μελέτες δείχνουν ότι άτομα που έχουν υποβληθεί σε ESG έχουν χάσει περίπου 12-20% του σωματικού τους βάρους ένα χρόνο μετά την επέμβαση. Φυσικά, τα καλύτερα αποτελέσματα παρατηρούνται εκεί όπου τα άτομα που υποβάλλονται σε ESG ακολουθούν έναν υγιεινό τρόπο ζωής (διατροφική υποστήριξη, άσκηση).
Σε γενικές γραμμές οι παρενέργειες από τα φάρμακα για την παχυσαρκία είναι ήπιες. Ωστόσο, έχουν περιγραφεί και σοβαρές ανεπιθύμητες ενέργειες. Οι συχνότερες παρενέργειες που σχετίζονται με τα νεότερα φάρμακα για την παχυσαρκία (GLP-1 ανάλογα) περιλαμβάνουν γαστρεντερικές διαταραχές (ναυτία, έμετος, διάρροια, δυσκοιλιότητα, κοιλιακό άλγος), κεφαλαλγία, κόπωση, ταχυκαρδία. Οι σοβαρότερες αλλά σπάνιες παρενέργειες περιλαμβάνουν παγκρεατίτιδα, οξεία νεφρική βλάβη και επιδείνωση διαβητικής αμφιβληστροειδοπάθειας, μεταξύ άλλων.
H παχυσαρκία δεν είναι μόνο αισθητικό πρόβλημα. Απεναντίας, μπορεί να συσχετιστεί με πολλά προβλήματα για την υγεία. Έτσι, οι παχύσαρκοι ασθενείς συχνά πάσχουν από παθήσεις όπως σακχαρώδης διαβήτης, υπέρταση, υπερλιπιδαιμία, άπνοια ύπνου, οστεοαρθρίτιδα. Ωστόσο, έχει βρεθεί ότι η παχυσαρκία σχετίζεται και με άλλες σοβαρές καταστάσεις όπως καρδιαγγειακά ή εγκεφαλικά επεισόδια και εμφάνιση καρκίνου. Ως εκ τούτου, γίνεται αντιληπτό ότι η παχυσαρκία είναι μια παθογόνος κατάσταση η οποία πρέπει να επιτηρείται και να αντιμετωπίζεται κατάλληλα.
Η κολονοσκόπηση είναι απαραίτητη σε καταστάσεις σιδηροπενίας (χαμηλού σιδήρου) και αναιμίας καθώς είναι αυξημένη η πιθανότητα μικροσκοπικής (δηλαδή μη εμφανούς στο μάτι) απώλειας αίματος από το παχύ έντερο. Αυτό δε σημαίνει απαραίτητα ότι υπάρχει καρκίνος. Αντιθέτως, υπάρχουν πολλά άλλα αίτια μικροσκοπικής απώλειας αίματος από το κατώτερο πεπτικό που μπορεί να ανευρεθούν στην κολονοσκόπηση, όπως: πολύποδες παχέος εντέρου, αγγειεκτασίες (παθολογικά διατεταμένα αγγεία), φλεγμονή, καλοήθη έλκη στο παχύ έντερο. Η κολονοσκόπηση προσφέρει όχι μόνο διάγνωση αλλά σε πολλές περιπτώσεις και ταυτόχρονη θεραπεία.
O διαχωρισμός του συνδρόμου ευερεθίστου εντέρου από κάποια παθολογική κατάσταση βασίζεται στην κλινική εξέταση, τον απεικονιστικό έλεγχο και τις εργαστηριακές εξετάσεις. H κολονοσκόπηση δεν είναι απαραίτητη σε όλες τις περιπτώσεις για τη διάγνωση ΣΕΕ. Χρειάζεται όμως να γίνει επί συγκεκριμένων ενδείξεων, όπως:
- Έναρξη συμπτωμάτων σε ηλικία >50 ετών
- Απώλεια αίματος από το ορθό
- Νυχτερινή ή εμμένουσα διάρροια
- Ανεξήγητη απώλεια βάρους
- Επιδεινούμενος πόνος
- Παθολογικά εργαστηριακά ευρήματα
- Οικογενειακό ιστορικό καρκίνου ή φλεγμονωδών νοσημάτων παχέος εντέρου
H απώλεια μικρής ποσότητας αίματος με τις κενώσεις μόνο, η οποία είναι εμφανής στη λεκάνη ή στο χαρτί της τουαλέτας και η οποία συμβαίνει σπάνια, ιδίως σε περιπτώσεις όπου προηγείται δυσκοιλιότητα είναι συνήθως καλοήθης και ως επί το πλείστον οφείλεται σε τοπικά αίτια (αιμορροΐδες, ραγάδα). Πρέπει ωστόσο να γίνεται εκτίμηση και επιβεβαίωση του αιτίου με κατάλληλη κλινική εξέταση. Όταν αυτή η απώλεια συνοδεύεται από άλλους παράγοντες κινδύνου (όπως μεγάλη ηλικία, αλλαγή στις κενώσεις, αναιμία, απώλεια βάρους, μεταξύ άλλων) ή όταν συμβαίνει επανειλημμένα τότε το άτομο θα πρέπει να υποβάλλεται σε κολονοσκόπηση για περαιτέρω έλεγχο.
H ραγάδα του πρωκτού ξεκινάει ως οξεία και αν δεν υποχωρήσει σε 6-8 εβδομάδες μεταπίπτει σε χρόνια. Η θεραπεία της οξείας ραγάδας είναι πάντοτε συντηρητική, δηλαδή περιλαμβάνει τοπικά και μη επεμβατικά μέτρα (αλοιφές, μπάνια σε χλιαρό νερό, αναλγητικά, αγωγή για τη δυσκοιλιότητα). Όταν όμως η ραγάδα μεταπέσει σε χρονιότητα, τότε μειώνεται η πιθανότητα να υποχωρήσει με τα παραπάνω μέτρα. Ωστόσο, η χειρουργική επέμβαση ενώ είναι αρκετά αποτελεσματική μπορεί να έχει σημαντικές επιπλοκές (ακράτεια, αιμορραγία, άλγος). Για το λόγο αυτό, μπορούν να εξεταστούν και άλλες λιγότερο επεμβατικές μέθοδοι πρώτα, όπως η έγχυση βοτουλινικής τοξίνης (Botox) ή η διενέργεια διαστολής τοπικά στο σφιγκτήρα. Σε κάθε περίπτωση, η χειρουργική θεραπεία έχει θέση όταν αποτύχουν όλα τα παραπάνω μέτρα.
Σε περιπτώσεις εκκολπωμάτωσης είναι σημαντικό η διατροφή να περιλαμβάνει άφθονες φυτικές ίνες. Έτσι, μπορείτε να καταναλώνετε προϊόντα ολικής άλεσης (δημητριακά, σιτάρι, ρύζι, καλαμπόκι, βρώμη, σίκαλη), όσπρια, λαχανικά και φρούτα, ενώ θα πρέπει να πίνετε και άφθονα υγρά. Σε αντίθεση με παλιές πεποιθήσεις, οι ξηροί καρποί μπορούν να καταναλώνονται χωρίς φόβο. Ωστόσο, η λήψη πολλών ξηρών καρπών ή/και φυτικών ινών θα πρέπει να αποφεύγεται σε εξάρσεις εκκολπωματικής νόσου και εκκολπωματίτιδας, όπου κυριαρχούν το έντονο κοιλιακό άλγος και οι διαρροϊκές κενώσεις.
O διαγνωστικός ενδοσκοπικός υπέρηχος είναι πάρα πολύ ασφαλής εξέταση, όσο μια γαστροσκόπηση. Όταν πραγματοποιείται λήψη βιοψιών από μάζα παγκρέατος τότε υπάρχει ένας ελαφρά αυξημένος κίνδυνος για επιπλοκές που σχετίζονται με τη λήψη βιοψιών, όπως αιμορραγία ή διάτρηση. Ωστόσο, όταν γίνεται από εξειδικευμένο και με εμπειρία ιατρό οι επιπλοκές αυτές είναι σπάνιες. Ο ασθενής συνήθως δε χρειάζεται να παραμείνει στο νοσοκομείο πέραν της τυπικής παρακολούθησης που διαρκεί 1-2 ώρες. Με τη δυνατότητα να υπάρχει κυτταρολόγος τη στιγμή της εξέτασης μπορούμε να έχουμε άμεσα μια εκτίμηση για την ποιότητα του δείγματος, την ανάγκη να επαναληφθεί επιτόπου η βιοψία (χωρίς να πρέπει να ξαναέλθει ο ασθενής), όπως και μια πρώτη προφορική εκτίμηση πιθανής διάγνωσης.
Οι δύο κύριες πηγές αμυλάσης στον οργανισμό είναι το πάγκρεας και οι σιελογόνοι αδένες. Επομένως, σε κάθε αύξηση των επιπέδων αμυλάσης πρέπει να προσδιορίζεται η προέλευση αυτής, δηλ. εάν πρόκειται για παγκρεατική ή σιελική αμυλάση. Επίσης, αυξημένες τιμές αμυλάσης μπορεί να παρατηρηθούν και σε άλλες παθολογικές καταστάσεις, όπως εντερικές ή γυναικολογικές παθήσεις, μεταξύ άλλων.
Όταν είναι αυξημένη η τιμή της παγκρεατικής αμυλάσης (ή/και της λιπάσης) θα πρέπει να γίνεται διερεύνηση για παγκρεατικές βλάβες/παθήσεις. Η διερεύνηση περιλαμβάνει κλινικό ιστορικό, περαιτέρω εργαστηριακές εξετάσεις και απεικονιστικές μεθόδους (όπως αξονική και μαγνητική τομογραφία ή/και ενδοσκοπικό υπέρηχο). Επί αρνητικής διερεύνησης συνιστάται να γίνεται παρακολούθηση (προτείνεται για 1-2 έτη στη βιβλιογραφία). Εάν κατά τη διάρκεια της παρακολούθησης δεν βρεθεί κάποια αιτία για τις αυξημένες τιμές παγκρεατικών ενζύμων, τότε η αύξηση μπορεί να αποδοθεί σε καλοήθη αιτία (σύνδρομο Gullo).
Στην εποχή μας έχει αυξηθεί κατά πολύ η χρήση προηγμένων απεικονιστικών μεθόδων, όπως είναι η αξονική και η μαγνητική τομογραφία. Αυτό έχει ως αποτέλεσμα να ανευρίσκονται τυχαία κύστεις στο πάγκρεας με όλο και μεγαλύτερη συχνότητα. Οι περισσότερες από αυτές τις κύστεις είναι ασυμπτωματικές και ακίνδυνες. Ωστόσο, κάποιες έχουν κίνδυνο να εξελιχθούν σε καρκίνο. Αυτό εξαρτάται από χαρακτηριστικά όπως το μέγεθος και το σχήμα τους, το εάν επικοινωνούν με τον παγκρεατικό πόρο και εάν είναι διατεταμένος ο παγκρεατικός πόρος, η παρουσία συμπτωμάτων κ.λπ. Οι κύστεις αυτές πρέπει να μπουν σε ένα πρωτόκολλο παρακολούθησης. Η παρακολούθηση συνήθως γίνεται με μαγνητική τομογραφία ή/και ενδοσκοπικό υπέρηχο, ο οποίος προσφέρει και τη δυνατότητα λήψης υγρού από την κύστη σε περιπτώσεις όπου υπάρχουν χαρακτηριστικά υψηλού κινδύνου για κακοήθη εξαλλαγή.
Η παρουσία πολυπόδων στη χοληδόχο κύστη σημαίνει ότι πρέπει να γίνεται τουλάχιστον μια παρακολούθηση. Προς το παρόν, οι διεθνείς κατευθυντήριες οδηγίες συνιστούν χολοκυστεκτομή, δηλαδή αφαίρεση της χοληδόχου κύστης στις εξής περιπτώσεις: α) πολύποδες που είναι διαμέτρου > 10 χιλ. β) πολύποδες που προκαλούν συμπτώματα γ) πολύποδες 6-9 χιλ. όταν είναι επίπεδοι ή όταν οι ασθενείς είναι >60 ετών ή Ασιατικής καταγωγής ή έχουν μια πάθηση που ονομάζεται πρωτοπαθής σκληρυντική χολαγγειίτιδα δ) πολύποδες οι οποίοι είναι μικρότερου μεγέθους (<6 χιλ.) αλλά παρουσιάζουν αύξηση διαμέτρου > 2 χιλ. σε διάστημα δύο ετών. Όλοι οι άλλοι πολύποδες μπορούν να παρακολουθούνται με υπερηχογράφημα (αρχικά ανά 6 μήνες και ακολούθως ανά πιο αραιά διαστήματα εφόσον δεν αυξάνονται σε μέγεθος).
Βάσει των διεθνών κατευθυντήριων οδηγιών (Βρετανικές, Ευρωπαϊκές, Αμερικάνικες), η χοληδοχολιθίαση (ύπαρξη λίθων στο χοληδόχο πόρο) πρέπει να αντιμετωπίζεται επεμβατικά ακόμα και εάν δεν προκαλεί συμπτώματα. Αυτό γιατί έχει βρεθεί ότι εάν οι πέτρες παραμείνουν στο χοληδόχο πόρο θα προκαλέσουν επιπλοκές σε ένα σημαντικό ποσοστό του πληθυσμού στα επόμενα χρόνια (έως περίπου 20% στην 5ετία). Οι επιπλοκές αυτές μπορεί να είναι ήπιες, όπως κωλικός χοληφόρων αλλά και σοβαρές, όπως είναι η χολαγγειίτιδα ή η παγκρεατίτιδα. Η θεραπεία εκλογής είναι η διενέργεια ERCP.
Σε γενικές γραμμές οι απλές κύστεις στο ήπαρ είναι καλοήθεις και δε χρειάζεται περαιτέρω παρακολούθηση. Αυτό ισχύει ανεξαρτήτως του αριθμού και του μεγέθους των κύστεων. Είναι σημαντικό η διάγνωση να γίνεται με καλής ποιότητας και αξιοπιστίας υπερηχογράφημα. Σε κάποιες περιπτώσεις όπου ο υπέρηχος δεν είναι διαγνωστικός μπορεί να χρειαστεί και περαιτέρω έλεγχος, όπως αξονική ή μαγνητική τομογραφία. Επεμβατική αντιμετώπιση συνιστάται μόνο επί κύστεων που προκαλούν συμπτώματα.
Σε γενικές γραμμές συνιστάται η κατανάλωση όχι περισσότερων από 14 μονάδων αλκοόλ την εβδομάδα. Η μια μονάδα αντιστοιχεί σε μια μικρή δόση αλκοολούχων ποτών (25 ml, περιεκτικότητα αλκοόλ 40%), ενώ ένα μικρό ποτήρι κρασί (125 ml, 12%) αντιστοιχεί σε 1,5 μονάδες και ένα μπουκάλι μπύρας (330 ml, 5%) σε 1,7 μονάδες. Εκτός από τη συνολική ποσότητα, σημασία έχει και το χρονικό διάστημα που γίνεται η κατανάλωση του αλκοόλ. Έτσι, συνιστάται να αποφεύγεται η κατανάλωση υπερβολικής ποσότητας αλκοόλ σε μια μόνο ημέρα. Ιδανικά, η μέγιστη παραπάνω ποσότητα των 14 μονάδων (ή λιγότερο) θα πρέπει να κατανέμεται σε τουλάχιστον 3 ημέρες μέσα στην εβδομάδα.
Ο καφές έχει πολλά οφέλη για την υγεία γενικότερα και τις παθήσεις του ήπατος ειδικότερα. Η κατανάλωση 2 ή παραπάνω κυπέλλων καφέ την ημέρα προστατεύει από την εξέλιξη σχεδόν κάθε τύπου ηπατοπάθειας. Οι μηχανισμοί που έχουν προταθεί είναι η πρόληψη ίνωσης, καρκινογένεσης και η αντιοξειδωτική δράση του καφέ. Aυτά τα οφέλη έχουν παρατηρηθεί τόσο για τον καφέ φίλτρου, όσο και για εσπρέσο ή στιγμιαίο καφέ.
H λιπώδης διήθηση ήπατος από μόνη της συνήθως δεν προκαλεί συμπτώματα ή επιπλοκές όσον αφορά στο ήπαρ. Ωστόσο, σε κάποιες περιπτώσεις μπορεί να σχετίζεται με φλεγμονή εντός του ήπατος (στεατοηπατίτιδα). Εάν η φλεγμονή αυτή παραμένει για πολλά χρόνια, μπορεί να οδηγήσει προοδευτικά σε ηπατική ίνωση και αργότερα σε κίρρωση ήπατος. Επίσης, η λιπώδης διήθηση του ήπατος υποδεικνύει κάποιου βαθμού διαταραχή του μεταβολισμού και αντίσταση στην ινσουλίνη, η οποία με τη σειρά της μπορεί να οδηγήσει στην εμφάνιση παθήσεων όπως σακχαρώδης διαβήτης, υπέρταση και υπερλιπιδαιμία, μεταξύ άλλων. Η βασική αντιμετώπιση της λιπώδους διήθησης περιλαμβάνει απώλεια βάρους, υγιεινή διατροφή (όπως μεσογειακή δίαιτα) και άσκηση.
Η συχνότερη αιτία που βρίσκονται αυξημένα τα ηπατικά ένζυμα σε γενικές εξετάσεις αίματος είναι η λιπώδης διήθηση του ήπατος. Στη λιπώδη διήθηση μπορεί να είναι αυξημένες οι τρανσαμινάσες (ALT/AST) ή/και το ένζυμο γGT. Ωστόσο, προτού αποδοθεί η διαταραχή σε λιπώδη διήθηση πρέπει να γίνει πλήρης έλεγχος ώστε να αποκλειστούν άλλα αίτια διαταραχής της ηπατικής βιοχημείας, όπως ηπατίτιδες, λήψη φαρμάκων/τοξινών, διαταραχές μεταβολισμού κ.τ.λ.
H δυσπεψία είναι ένα σύμπτωμα το οποίο η πλειονότητα των ανθρώπων θα βιώσει κάποια στιγμή κατά τη διάρκεια της ζωής τους. Μπορεί να είναι προσωρινή ή να διαρκεί μήνες ή και χρόνια. Ανάλογα με το τι την προκαλεί η δυσπεψία μπορεί να είναι οργανική, όταν υπάρχει μια συγκεκριμένη υποκείμενη πάθηση (όπως έλκος, φλεγμονή κτλ.) ή λειτουργική, όταν δεν υπάρχει οργανική αιτία. Η λειτουργική δυσπεψία μπορεί να οφείλεται, για παράδειγμα, σε μειωμένη κινητικότητα του στομάχου, σε κακή διατροφή, σε υπερβολικό κάπνισμα ή λήψη αλκοόλ. Πολλές φορές η δυσπεψία μπορεί να βελτιωθεί ή να εξαφανιστεί με αλλαγή του τρόπου ζωής και των διατροφικών συνηθειών ή/και μετά από χορήγηση κατάλληλης φαρμακευτικής αγωγής. Όταν όμως τα συμπτώματα παραμένουν ή όταν συνυπάρχουν και άλλοι παράγοντες κινδύνου (όπως απώλεια βάρους, αναιμία κλπ.) τότε συνιστάται περαιτέρω διερεύνηση, συμπεριλαμβανομένης της διενέργειας γαστροσκόπησης.
Η γαστροσκόπηση είναι μια απλή και αρκετά ασφαλής διαδικασία που διαρκεί λίγα λεπτά και δίνει πολύτιμες πληροφορίες σχετικά με την κατάσταση του ανώτερου πεπτικού, δηλαδή του οισοφάγου, του στομάχου και του αρχικού τμήματος του δωδεκαδακτύλου. Από ιατρικής άποψης η γαστροσκόπηση είναι απαραίτητη στις παρακάτω καταστάσεις:
- Νέα έναρξη δυσπεψίας σε ασθενείς ≥ 60 ετών
- Ενδείξεις αιμορραγίας από το πεπτικό (αιματέμεση, μέλαινα, αιματοχεσία, μικροσκοπική απώλεια αίματος)
- Σιδηροπενική αναιμία
- Ανορεξία
- Ανεξήγητη και κλινικά σημαντική απώλεια βάρους
- Δυσφαγία ή/και οδυνοφαγία
- Επαναλαμβανόμενα/εμμένοντα επεισόδια εμέτων
- Καρκίνος ανώτερου πεπτικού σε συγγενή πρώτου βαθμού
- Σε ασθενείς χωρίς κλασικά συμπτώματα ΓΟΠΝ χρειάζονται επιπλέον εξετάσεις για τον αποκλεισμό εναλλακτικών διαγνώσεων.
Eκτός από το ελικοβακτηρίδιο του πυλωρού (H. pylori), το οποίο είναι γνωστή αιτία πρόκλησης πεπτικού έλκους και γαστρίτιδας και το οποίο χρήζει κατάλληλης θεραπείας όταν βρεθεί, υπάρχουν και άλλοι παράγοντες που προκαλούν ή συμβάλλουν στην εμφάνιση των παραπάνω παθολογικών καταστάσεων. Αυτοί περιλαμβάνουν το στρες, τα καυτερά ή όξινα φαγητά, την υπερβολική κατανάλωση καφέ ή αλκοόλ, το κάπνισμα, η χρήση φαρμάκων όπως ασπιρίνη ή ΜΣΑΦ. Η αποφυγή αυτών των παραγόντων, η υγιεινή ζωή και η λήψη φαρμάκων βάσει ιατρικών οδηγιών συμβάλλει στην επούλωση πεπτικού έλκους ή φλεγμονής (γαστρίτιδα ή/και δωδεκαδακτυλίτιδα) και στην πρόληψη υποτροπών.
H αντιμετώπιση των συμπτωμάτων της γαστρο-οισοφαγικής παλινδρόμησης μπορεί να μην είναι τόσο απλή υπόθεση. Πολλές φορές οι ασθενείς είτε δεν λαμβάνουν την κατάλληλη αγωγή (δόση, φάρμακο) ή δεν συμμορφώνονται στις οδηγίες λήψης της θεραπείας. Έπειτα, μπορεί να υπάρχει κάποιος παράγοντας που να προκαλεί ανθεκτική στα φάρμακα παλινδρόμηση, όπως μια μεγάλη διαφραγματοκήλη. Τέλος, υπάρχουν και περιπτώσεις όπου τα συμπτώματα παραμένουν παρά την αποτελεσματική αντιμετώπιση της παλινδρόμησης. Τέτοιες περιπτώσεις αφορούν σε λειτουργικές παθήσεις όπως είναι ο υπερευαίσθητος οισοφάγος ή ο λειτουργικός καύσος. Ο Γαστρεντερολόγος σας είναι ο αρμόδιος ιατρός για να διερευνήσει περαιτέρω την αιτία και να παράσχει την κατάλληλη θεραπεία.
Το αίσθημα ξένου σώματος στο λαιμό είναι ένα συχνό σύμπτωμα για το οποίο παραπονιέται κάποιος ασθενής στον ιατρό. Το τι ακριβώς προκαλεί το παραπάνω αίσθημα δεν είναι γνωστό. Έχουν προταθεί διάφορες αιτίες, όπως πρόβλημα συντονισμού των μυών που συμμετέχουν στην κατάποση, παλινδρόμηση οξέος από το στομάχι και έντονο άγχος ή στρες. Αυτό που είναι σημαντικό να τονιστεί είναι ότι από μόνο του το αίσθημα ξένου σώματος/κόμπου στο λαιμό, χωρίς να υπάρχει πραγματική δυσφαγία, οφείλεται σχεδόν σε καλοήθη αίτια.